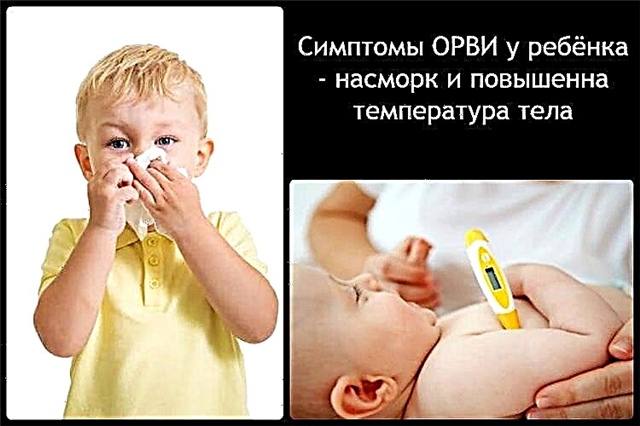
O escarro é um líquido fisiológico produzido pela árvore traqueobrônquica. Desempenha função protetora, evitando a penetração de agentes patogênicos nas mucosas do sistema respiratório.
 No entanto, o acúmulo de catarro na garganta da criança indica que as células caliciformes, que produzem muco nas vias aéreas, estão hiperativas.
No entanto, o acúmulo de catarro na garganta da criança indica que as células caliciformes, que produzem muco nas vias aéreas, estão hiperativas.
A produção excessiva de secreção viscosa não é uma doença independente, mas um sintoma que indica o desenvolvimento de inflamação séptica. O tratamento começa com a descoberta das causas do problema. Os provocadores de reações patológicas costumam ser micróbios ou vírus patogênicos. Os expectorantes podem reduzir a viscosidade e facilitar a passagem do escarro das vias aéreas inferiores e superiores.
O que é catarro?
Na ausência de reações inflamatórias nos órgãos respiratórios, cerca de 100 ml de muco são formados diariamente. Ele contém um grande número de macrófagos e granulócitos, que protegem o trato respiratório da penetração da flora patogênica. No caso de desenvolvimento de uma doença infecciosa, o desempenho do epitélio ciliado é interrompido, como resultado do qual o muco começa a se acumular na garganta da criança.
A formação de lesões na faringe estimula a atividade das células caliciformes, que passam a produzir uma quantidade excessiva de secreção viscosa. Ele contém proteínas e monossacarídeos, que são um substrato adequado para a propagação de agentes patogênicos. A remoção prematura do muco leva à diminuição da função de drenagem dos pulmões, o que acarreta o desenvolvimento de complicações - bronquite, pneumonia, DPOC, etc.
Etiologia
As crianças sofrem mais frequentemente de doenças respiratórias do que os adultos, visto que seu sistema imunológico não é capaz de resistir à maioria dos vírus e micróbios causadores de doenças. A falta de imunidade adaptativa aumenta o risco de desenvolvimento de patologias infecciosas, acarretando acúmulo de muco nos brônquios, traqueia e faringe. A formação de excesso de muco nas vias aéreas está frequentemente associada ao desenvolvimento de doenças como:
- gripe;
- faringite;
- bronquite;
- traqueíte;
- asma brônquica;
- traqueobronquite;
- laringite;
- rinorréia;
- tonsilofaringite.

As crianças com menos de 2 anos de idade não conseguem tossir com eficácia a expectoração, pelo que a acumulação de muco nos brônquios conduz frequentemente ao desenvolvimento da síndrome obstrutiva.
É importante ressaltar que os medicamentos expectorantes apenas facilitam o curso da doença. Para acelerar a regressão das reações patológicas nos órgãos respiratórios, os agentes antimicrobianos e antivirais devem ser administrados em paralelo.
Quando consultar um pediatra?
O diagnóstico de patologias otorrinolaringológicas é difícil em pacientes menores de 1,5 anos, uma vez que o lactente não consegue informar os pais de forma independente sobre a presença de desconforto na faringe. Além disso, nem sempre a tosse ocorre quando há produção excessiva de muco viscoso, que se localiza entre a garganta e a cavidade nasal. É possível suspeitar do desenvolvimento de uma doença respiratória em uma criança pelo aparecimento dos seguintes sintomas patológicos:
- capricho;
- recusa em comer;
- respiração ofegante nos pulmões;
- dormir mal;
- respiração difícil;
- nariz escorrendo.
Crianças a partir dos 2 anos de idade podem se queixar de sensação de queimação na garganta, dores de cabeça, mialgia e dor ao engolir saliva. Se os sintomas acima aparecerem, a orofaringe da criança deve ser examinada. A presença de hipertrofia das amígdalas e vermelhidão da mucosa da garganta indicam o desenvolvimento de reações inflamatórias nos tecidos. Para um diagnóstico mais preciso e determinação do regime de tratamento, você precisa procurar a ajuda de um pediatra.
Características de tratamento
A descarga de muco viscoso em crianças é muito mais difícil do que em adultos. O subdesenvolvimento da musculatura lisa interfere na evacuação normal do escarro durante o ato de tosse. Vale ressaltar que o muco que se acumula na faringe da criança tem uma consistência mais densa, o que dificulta seu desprendimento das paredes do trato respiratório. Portanto, para facilitar o bem-estar do paciente, faz-se necessário o uso de agentes que diluem o muco e promovam sua secreção da árvore traqueobrônquica e da garganta.
Importante! Os processos congestivos nos pulmões associados ao acúmulo de catarro nos brônquios aumentam o risco de reações inflamatórias crônicas.
O tratamento medicamentoso envolve o uso de ação secretolítica (mucolítica) e secretomotora (expectorante). Nesse caso, o regime de terapia deve ser determinado apenas pelo médico assistente. É indesejável que crianças menores de 2 anos dêem expectorantes, pois aumentam a produção de massas mucosas, que a criança não consegue tossir com eficácia.
Durante o tratamento, várias regras importantes devem ser observadas para acelerar o processo de recuperação da criança:
- umidificação do ar ambiente - diminui a viscosidade do muco da garganta, o que contribui para sua evacuação;
- beber bastante líquido - diminui a elasticidade do escarro, facilitando o processo de seu desprendimento das paredes do trato respiratório;
- limpeza regular do quarto das crianças - eliminação de alérgenos (poeira, pelos de animais) evita reações alérgicas e inchaço dos órgãos otorrinolaringológicos.
As caminhadas diárias no ar têm um efeito benéfico nos processos metabólicos dos tecidos e evitam processos de estagnação nos pulmões. A atividade física moderada permite que você transforme uma tosse seca em uma tosse produtiva, o que acelera o processo de cicatrização.
Expectorantes
 Medicamentos expectorantes - grupo de medicamentos que garantem a captação de secreções patológicas das vias aéreas. Os medicamentos reduzem a viscosidade do muco e estimulam a atividade do epitélio ciliado, o que acelera o processo de sua eliminação dos pulmões e da garganta. Dependendo do princípio de ação dos medicamentos, os seguintes tipos de drogas expectorantes são derramados:
Medicamentos expectorantes - grupo de medicamentos que garantem a captação de secreções patológicas das vias aéreas. Os medicamentos reduzem a viscosidade do muco e estimulam a atividade do epitélio ciliado, o que acelera o processo de sua eliminação dos pulmões e da garganta. Dependendo do princípio de ação dos medicamentos, os seguintes tipos de drogas expectorantes são derramados:
- secretomotor - estimula a atividade dos centros da tosse, o que acelera a evacuação do escarro das vias aéreas;
- mucolítico - reduz a densidade e elasticidade da secreção patológica, o que facilita o processo de sua descarga das paredes dos órgãos otorrinolaringológicos.
Importante! Os expectorantes são indesejáveis durante a terapia com antibióticos, pois reduzem a absorção dos antibióticos no tecido da garganta.
Os medicamentos de ação mucolítica e secretolítica são produzidos na forma de suspensões, xaropes, comprimidos, soluções para inalação e enxágue da orofaringe. Para o tratamento de pacientes menores de 2 anos, é mais aconselhável o uso de xaropes e suspensões de origem vegetal. No entanto, alguns componentes dos medicamentos podem causar uma reação alérgica na criança, por isso é aconselhável consultar um médico antes de usar a medicação.
Drogas mucolíticas
Os mucolíticos são drogas secretolíticas que reduzem a viscosidade do escarro de difícil separação, acelerando o processo de sua excreção dos órgãos otorrinolaringológicos. Ao contrário dos expectorantes, não aumentam o volume do muco nos brônquios, o que evita a ocorrência de processos de estagnação. Os medicamentos mucolíticos são usados para converter a tosse seca em tosse produtiva em crianças de qualquer faixa etária.
Os agentes secretolíticos são usados no tratamento de patologias das vias aéreas inferiores - pneumonia, bronquite, laringotraqueíte, etc. Os seguintes tipos de medicamentos são geralmente incluídos no regime de tratamento conservador:
- "АЦЦ 100";
- Bromexin;
- Ambrobene;
- Rinofluimucil;
- Gelomirtol.
Não use mucolíticos junto com medicamentos antitússicos, pois isso levará à estagnação do muco nos pulmões.
Drogas secretomotoras
As drogas expectorantes são drogas que aumentam o volume do muco produzido pela árvore traqueobrônquica, diminuindo sua elasticidade. Os medicamentos desse grupo estimulam a atividade do epitélio ciliado, com o que se acelera o processo de abstração das secreções patológicas do trato pulmonar. Na maioria dos casos, as drogas secretomotoras são representadas por produtos à base de plantas, que incluem tomilho, coltsfoot, hera, marshmallow, raiz de alcaçuz, etc.
Drogas secretomotoras são usadas para tratar reações inflamatórias agudas e lentas nos órgãos otorrinolaringológicos, acompanhadas de tosse seca. Para o tratamento de crianças podem ser usados:
- "Gedelix";
- "Pertussin";
- "Doutor IOM";
- "Raiz de alcaçuz";
- Broncatar.
Deve ser entendido que o tratamento com drogas expectorantes deve ser combinado com a passagem de terapia etiotrópica ou patogenética. Os medicamentos sintomáticos melhoram a qualidade de vida do paciente, mas não eliminam a causa do desenvolvimento da patologia.
Inalação
 A expectoração sem tosse na garganta de uma criança geralmente indica a presença de reações inflamatórias na nasofaringe. O muco que se acumula entre a garganta e a cavidade nasal dificulta a respiração do bebê. O escarro pode ser eliminado por inalação com nebulizador, que além de reduzir a viscosidade da secreção patológica, elimina os processos catarrais nas lesões.
A expectoração sem tosse na garganta de uma criança geralmente indica a presença de reações inflamatórias na nasofaringe. O muco que se acumula entre a garganta e a cavidade nasal dificulta a respiração do bebê. O escarro pode ser eliminado por inalação com nebulizador, que além de reduzir a viscosidade da secreção patológica, elimina os processos catarrais nas lesões.
O nebulizador é um dispositivo compacto com uma câmara especial na qual uma solução medicinal é despejada. O dispositivo médico converte o líquido em aerossol à temperatura ambiente, podendo ser usado no tratamento de crianças desde os primeiros dias de vida. Além disso, os nebulizadores não destroem os componentes ativos dos medicamentos, o que aumenta muito a eficácia do procedimento.
Para liquefazer uma secreção viscosa e eliminar reações patológicas nas membranas mucosas das vias aéreas, pode-se usar o seguinte:
- “Lazolvan” - estimula a secreção de catarro, mas reduz a sua elasticidade, pelo que facilita a sua secreção das paredes da faringe;
- "Bronhosan" - destrói os mucopolissacarídeos do muco, devido ao qual sua viscosidade diminui e o processo de evacuação dos brônquios é facilitado;
- “Ambrobeno” - estimula o trabalho das células serosas no epitélio ciliado, devido ao qual aumenta a produção de muco, mas diminui a sua densidade;
- “Eucabal balsam C” - decompõe as secreções brônquicas, o que facilita o trabalho do epitélio ciliado, evacuando o muco das vias respiratórias;
- “Ambrohexal” - estimula a atividade do epitélio ciliado, o que acelera o processo de remoção do catarro do aparelho respiratório.
A inalação deve ser realizada diariamente pelo menos 4 vezes ao dia por 5-7 minutos.
A eficácia da fisioterapia é determinada pela regularidade dos procedimentos de inalação. Para limpar os pulmões, brônquios, traqueia e garganta das secreções patológicas, as manipulações terapêuticas devem ser realizadas durante 7 a 10 dias.