A aterosclerose é uma variante da esclerose arterial, caracterizada por um espessamento da parede vascular. São acometidos principalmente os vasos de médio e grande calibre, mais comumente a aorta, seus ramos e o seio carotídeo. Esse processo está no cerne de muitas doenças cardiovasculares. Os mais comuns são ataques cardíacos e derrames. Eles também são a principal causa de alta mortalidade em países desenvolvidos. Mas não se esqueça que a patologia também afeta as artérias dos membros inferiores, sobre as quais falaremos hoje.
Aterosclerose com e sem estenose: qual a diferença e como fazer o diagnóstico correto?
O processo é baseado na formação de uma placa aterosclerótica, que ocorre quando os seguintes estágios de formação mudam:
 mancha de gordura (lípido);
mancha de gordura (lípido);- placa fibrosa;
- placa complicada.
Como resultado da desestabilização deste último (trauma, dano), a seguinte cascata de reações é desencadeada:
- ulceração da tampa da placa, seguida de adesão de plaquetas e formação de trombose, que leva ao aumento do estreitamento da artéria;
- desbaste do pneu e micro-sangramento como resultado;
- sob a placa, forma-se necrose e desenvolve-se um aneurisma (expansão do vaso).
As consequências de tudo acima do que está acontecendo podem ser:
- ataques cardíacos;
- golpes;
- trombose;
- ruptura de aneurismas.
De acordo com a Sociedade Europeia de Cardiologia, os principais fatores de risco incluem:
- uma dieta rica em gordura;
- fumar;
- tomando álcool;
- estilo de vida sedentário;
- aumento do colesterol, triglicerídeos, lipoproteínas de baixa densidade no sangue;
- pressão alta;
- diabetes;
- excesso de peso;
- deficiência de lipoproteínas de alta densidade no sangue;
- aumento da coagulação do sangue;
- doenças que levam à diminuição da elasticidade das paredes dos vasos sanguíneos ou são acompanhadas de processos inflamatórios nos mesmos;
- níveis elevados de proteína C reativa no sangue;
- sexo masculino;
- idade avançada;
- tendência hereditária à doença.
Agora consideremos a diferença entre aterosclerose estenosante e não estenosante usando o exemplo das artérias das extremidades inferiores, uma vez que esses termos são usados com mais frequência quando aplicados a elas.
Se a luz do vaso está mais de 50% preenchida, estamos falando de estenose, se menos de 50% não está.
A diferença nos sintomas e ao examinar um paciente
 Existem 4 fases:
Existem 4 fases:
- O primeiro é pré-clínico: a dor nas pernas ocorre ao caminhar longas distâncias ou durante esforços físicos severos.
- O segundo - a dor ocorre ao superar uma distância de 250-1000 metros.
- Terceiro: a dor aparece ao caminhar 50-100 metros.
- Quarto: úlceras, gangrena podem se formar, dores fortes nas pernas preocupam mesmo em repouso.
Pelas características anatômicas, os dois primeiros estágios são característicos da não estenosante, e os dois últimos são característicos da aterosclerose estenosante das extremidades inferiores, pois é com o estreitamento de mais da metade do lúmen que aparecem os sintomas adicionais, que consideraremos a seguir.
Doença aterosclerótica das artérias dos membros inferiores sem estenose
Como já mencionado acima, com esta variante da aterosclerose, o vaso é bloqueado em menos de 50%.
Reclamações frequentes do paciente
Nos estágios iniciais da doença, os pacientes, via de regra, não apresentam queixas, ou os pacientes não dão importância aos sintomas.
As principais características são:
- dor nos quadris, nádegas, parte inferior das costas, músculos da panturrilha;
- aumento da dor com o exercício;
 frieza da pele na região das pernas;
frieza da pele na região das pernas;- náusea;
- tontura;
- sensação de dormência nos membros, "rastejantes", formigamento;
- descoloração da pele (palidez);
- má cicatrização de feridas;
- cãibras nos músculos das extremidades inferiores;
- coceira, descamação da pele das pernas;
- engrossamento das unhas e pele dos pés;
- fissuras, queda de cabelo nas pernas.
Critérios necessários para o diagnóstico:
- O aumento da pressão arterial sistólica (PA), enquanto a diastólica não aumenta.
- A pele das pernas, especialmente dos pés, é fria ao toque.
- Um exame de sangue para: colesterol, triglicerídeos, lipoproteínas de baixa densidade - os indicadores estão aumentados; lipoproteínas de alta densidade - reduzidas.
- Enfraquecimento da pulsação nas principais artérias das extremidades.
- Ultra-som Doppler. Sinais ecográficos de patologia: a presença e determinação do tamanho das placas, fluxo sanguíneo lento nos vasos, seus danos e trauma de parede.
- Angiografia - locais de vasoconstrição são visíveis (até 50% do lúmen).
- A tomografia computadorizada também é parcialmente capaz de detectar todas as alterações acima.
Instruções no tratamento
A terapia é selecionada individualmente para cada paciente, mas principalmente inclui:
 Estatinas: sinvastatina, atorvastatina, rosuvastatina (na ausência de contra-indicações).
Estatinas: sinvastatina, atorvastatina, rosuvastatina (na ausência de contra-indicações).- Medicamentos vasodilatadores (antiespasmódicos): nitratos, papaverina, dibazol.
- Para a prevenção da trombose: agentes antiplaquetários - aspirina, courantil, clopidogrel; anticoagulantes - varfarina, rivaroxabana, dabigatrana.
- Vitaminas e antioxidantes.
- Um estilo de vida saudável com o objetivo de perder peso.
- Controle da pressão arterial - não é recomendado permitir um aumento nos valores da pressão arterial sistólica acima de 140 mm Hg.
- Educação física, natação, bicicleta ergométrica.
- Tratamento de doenças crônicas.
- Recusa de álcool, fumo, consumo excessivo de café e chá.
- Elimine gorduras animais e sal, aumente a quantidade de frutas e vegetais na dieta.
A duração da terapia medicamentosa é de 1,5 a 2 meses. É necessário repetir o curso 4 vezes ao ano.
Previsão para o futuro e regras de observação por um médico
Não tome esta doença como uma frase. O estreitamento das artérias sem estenose não é um ponto crítico. O mais importante é tentar parar a progressão do processo aterosclerótico, o que pode ser conseguido seguindo as recomendações anteriores.
Aterosclerose estenosante das grandes artérias das extremidades inferiores
A patologia é caracterizada por todos os sintomas da forma anterior sem oclusão, que foram descritos acima, bem como alguns sinais característicos adicionais da aterosclerose estenosante:
 claudicação (primeiro ao caminhar longas distâncias e, eventualmente, curtas);
claudicação (primeiro ao caminhar longas distâncias e, eventualmente, curtas);- vermelhidão e frieza nos pés;
- inchaço dos pés;
- dores nos músculos da panturrilha, nádegas, coxas e lombar aumentam (ocorre mesmo à noite e em repouso);
- úlceras tróficas;
- gangrena.
Mudanças de exame
Uma característica distintiva dessa condição é que o estreitamento do lúmen dos vasos será de mais de 50%, e a condição da parede é muito pior. Isso pode ser visto na angiografia, ultrassonografia Doppler (o fluxo sanguíneo é mais lento do que na não estenótica, ou mesmo interrompido), tomografia computadorizada. Ao exame físico, ausência de pulsação nas artérias principais, edema, úlceras, gangrena.
Princípios de tratamento
Para fornecer cuidados médicos ao paciente, todos os métodos conservadores descritos acima são usados, os quais são aplicáveis para aterosclerose não estenótica.
Freqüentemente, os médicos recorrem ao tratamento de um paciente com métodos cirúrgicos:
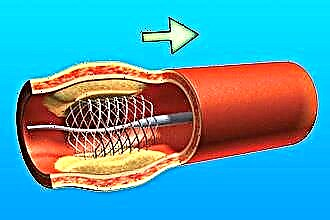 Dilatação em balão.
Dilatação em balão.- Angioplastia.
- Stent das artérias afetadas (amplamente utilizado na doença arterial coronariana)
- Próteses da área danificada do vaso. É usado material sintético.
- A cirurgia de ponte de safena é a criação de um canal artificial que desvia a parte da artéria que não está funcionando.
- Trombendarterectomia - remoção da placa dentro de um navio.
- Amputação (corte da parte distal do membro) em caso de gangrena.
Prognóstico de recuperação
Como podemos ver, o prognóstico de recuperação não é tão favorável quanto gostaríamos, pois a doença costuma levar à incapacidade. Se a intervenção cirúrgica for realizada na hora certa, então é possível preservar o membro e sua função, mas não será possível restaurá-lo completamente.
Conclusões
Com tratamento precoce, essa patologia pode ter manifestações graves. Todos os pacientes que se encontram na "zona de risco" (e este é um histórico familiar, maus hábitos e outros pontos) são fortemente recomendados para corrigir a influência dos fatores negativos a fim de aumentar a qualidade e a duração de vida.

 mancha de gordura (lípido);
mancha de gordura (lípido); frieza da pele na região das pernas;
frieza da pele na região das pernas; Estatinas: sinvastatina, atorvastatina, rosuvastatina (na ausência de contra-indicações).
Estatinas: sinvastatina, atorvastatina, rosuvastatina (na ausência de contra-indicações). claudicação (primeiro ao caminhar longas distâncias e, eventualmente, curtas);
claudicação (primeiro ao caminhar longas distâncias e, eventualmente, curtas); Dilatação em balão.
Dilatação em balão.

