Descrição da doença
Para a angina de peito, ou angina de peito, uma doença crônica do sistema cardiovascular, as dores no peito são características durante o esforço físico ou gastronômico, em condições estressantes e hipotermia grave. É assim que difere de outra forma - angina de repouso. Dores de pressão, compressão ou queimação aparecem devido ao fato de que as células do músculo cardíaco estão em um estado de acentuada deficiência de oxigênio (isquemia).
A dor na angina de peito diminui rapidamente e desaparece quase imediatamente após a pessoa colocar um comprimido de nitroglicerina sob a língua ou parar de fazer qualquer trabalho físico. Esta é a principal diferença entre a dor "angina" de outras pessoas.
A angina de peito é considerada o tipo mais comum de doença cardíaca coronária e está sob o código CID I20.8.
De acordo com a Organização Mundial da Saúde (OMS), cerca de 300 milhões de pessoas em todo o mundo sofrem de angina de peito. A idade média de início da doença é de 45-50 anos. A proporção entre homens e mulheres é de 2,5: 1. No entanto, isso se aplica apenas a mulheres no período pré-menopausa. Após o início da menopausa, esse indicador é comparado aos homens. Existe uma explicação muito específica para este fato.
A principal causa da angina de esforço é a deterioração da passagem do sangue pelos vasos que irrigam o músculo cardíaco (artérias coronárias) devido à aterosclerose. Isso ocorre pelo fato de o colesterol se depositar nas paredes dos vasos sanguíneos, ou seja, na sua chamada variedade "ruim" (lipoproteínas de baixa e muito baixa densidade). Os hormônios sexuais femininos (estrogênios) têm a capacidade de reduzir o nível dessa fração, o que diminui o grau de formação da placa aterosclerótica. E com o início da menopausa, o conteúdo de hormônios protetores no sangue da mulher diminui drasticamente, o que aumenta a concentração de colesterol "ruim" e, conseqüentemente, a taxa de desenvolvimento da patologia.
Se a angina de peito não for reconhecida e tratada a tempo, ela pode levar ao infarto do miocárdio - o "assassino número um" entre todas as doenças.
Sintomas e Sinais
Os principais sintomas pelos quais a angina de peito é determinada são ataques de peso atrás do esterno, bem como dor em queimação ou compressão. Essas sensações podem ocorrer quando a pessoa está correndo, se exercitando na academia ou mesmo apenas subindo uma escada.
A dor passa se a carga parar ou se a pessoa tomar Nitroglicerina na forma de comprimido / spray. Este momento é muito importante, pois distingue condições mais perigosas - infarto e forma instável de angina de peito dessa doença, já que com elas a dor não é aliviada pela nitroglicerina.
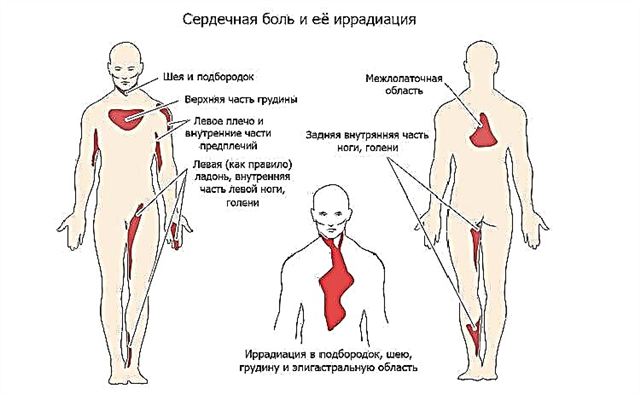
Para a angina de peito, a irradiação específica é característica - recuo para outras partes do corpo. Estes são principalmente a mandíbula, pescoço, braço esquerdo e omoplata, abdômen superior. Além disso, o local para onde a dor é transmitida costuma ser muito mais forte, e o desconforto no coração pode passar despercebido. Muitas vezes encontrei pacientes que por muito tempo tiveram ataques de angina de peito por dor de dente e foram tratados sem sucesso com "pulpite" ou "periodontite" no dentista.
Além do trabalho físico, a dor pode "tomar conta" de uma pessoa em outras circunstâncias. Dependendo do fator que provoca um ataque de dor, as seguintes formas clínicas de angina de esforço são distinguidas:
- De manhã cedo - a exacerbação aparece por volta das 5-6 horas da manhã. Está associada ao aumento da viscosidade sanguínea e ao aumento da quantidade de cortisol e adrenalina. Eles causam aumento da freqüência cardíaca e hipertensão.
- Angina depois de comer - a ingestão abundante de alimentos redistribui o fluxo sanguíneo em favor do sistema digestivo. Como resultado, o suprimento de oxigênio para o coração é prejudicado.
- Angina posição deitada - quando uma pessoa está deitada, a carga volumétrica em seu coração aumenta, o que provoca um aumento do trabalho do órgão e, conseqüentemente, um aumento na sua necessidade de oxigenação.
- Resfriado - em baixas temperaturas ambientes, os vasos superficiais da pele são estreitados, o que faz com que o coração funcione de forma intensificada.
- Tabaco - componentes da fumaça do cigarro, incluindo nicotina, aumentam a freqüência cardíaca, comprimem os vasos sanguíneos e engrossam o sangue.
- Angina depois do estresse - o estresse estimula a liberação de adrenalina e cortisol na corrente sanguínea.
- Estático - Quando uma pessoa se abaixa para, por exemplo, calçar os sapatos, a pressão aumenta dentro do peito. Isso, por sua vez, aumenta a carga volumétrica no coração da mesma forma que a angina de peito ocorre na posição deitada.
Em alguns grupos de pacientes, o curso clínico da angina de peito tem características próprias. Esses incluem:
- idosos - cerca de 50% das pessoas com mais de 65 anos não sentem dor, mas súbita dificuldade em respirar (falta de ar);
- mulheres - no sexo feminino, devido ao predomínio do componente emocional durante a crise, além da dor associada à angina de peito, surgem dores neuróticas em decorrência do vasoespasmo. Freqüentemente, tenho de admitir pacientes do sexo feminino nas quais é difícil determinar a gravidade da angina de peito apenas pela sintomatologia, para distingui-la de outras formas de isquemia;
- diabéticos - devido ao longo curso do diabetes mellitus, as terminações nervosas são danificadas, incluindo aquelas que conduzem os impulsos de dor. Portanto, frequentemente encontro esses pacientes com um curso latente ou assintomático de angina de peito.
Diagnóstico
Para fazer um diagnóstico diferencial, ou seja, para distinguir a dor isquêmica da dor não isquêmica com base nos sintomas, uso critérios especialmente desenvolvidos, que incluem 3 sinais principais:
- ataques clássicos de angina de peito,
- sua aparência durante o trabalho físico,
- enfraquecimento e desaparecimento após tomar o comprimido / spray de nitroglicerina ou interromper a carga.
A presença de todos os três critérios é característica da angina de peito típica, dois - para angina atípica. Se o paciente tem apenas um critério, o diagnóstico é duvidoso.
Também faço um exame geral do paciente, no qual você pode identificar os sintomas de insuficiência cardíaca:
- inchaço das pernas
- espessamento das pontas dos dedos,
- labial azulado
- veias inchadas no pescoço
- um fígado dilatado e dolorido.
Principalmente, consigo notar esses sinais nos idosos. Em pacientes com defeitos cardíacos, vários sopros podem ser ouvidos na ausculta. A medição da pressão arterial é obrigatória, uma vez que a grande maioria das pessoas com angina de peito tem hipertensão.
Para confirmar ou negar o diagnóstico, prescrevo um exame adicional, que inclui:
- Teste de sangue. Quase todas as pessoas com doença cardíaca coronária apresentam níveis elevados de colesterol. Por isso, sempre prescrevo a determinação do perfil lipídico (fração do colesterol). Além disso, seguindo o protocolo, você precisa verificar a concentração de glicose e fazer um teste completo de sangue e urina.
- Eletrocardiografia (ECG) - Este é o principal método diagnóstico para suspeita de angina de peito. O principal sintoma da doença é a diminuição (depressão) do segmento ST. Às vezes, uma onda T negativa é registrada. No entanto, muitas vezes essas alterações não podem ser detectadas em repouso, ou seja, quando não há dor. Portanto, prescrevo estudos de ECG adicionais para meus pacientes.
- Eletrocardiografia de exercício. De todos esses testes, eu prefiro a bicicleta ergométrica (andar de bicicleta ergométrica) e o teste de esteira (caminhar ou correr na esteira).Se após um certo tempo surgirem sintomas de angina de peito e sinais típicos forem notados no ECG (depressão do segmento ST mais de 1 mm e onda T negativa), o teste é considerado positivo. Deve-se notar que tais estudos não são adequados para todos. Por exemplo, não os dou para pacientes com mais de 85 anos e pessoas com insuficiência cardíaca grave (classe funcional III-IV).
- Monitoramento de ECG 24 horas. Nos casos em que não seja possível a realização de testes físicos ou os resultados obtidos sejam questionáveis, é aconselhável a realização de um estudo de Holter. Também é uma boa maneira de detectar isquemia miocárdica indolor. Na maioria das vezes, prescrevo Holter-ECG para pacientes com diabetes mellitus.
- Ecocardiografia (Echo-KG, ultrassom do coração). O método permite verificar a capacidade de um órgão de bombear sangue, avaliar o estado das válvulas, o grau de espessamento da parede, a presença de coágulos sanguíneos intracardíacos.
- Estimulação Elétrica Cardíaca Transesofágica (TEEP) - o procedimento é o seguinte. Uma sonda flexível com um eletrodo é inserida através do nariz do paciente e instalada no esôfago na projeção mais próxima do coração. Em seguida, sinais fracos são dados, causando um ataque de angina de peito. Paralelamente a isso, o filme de ECG é removido para registrar alterações específicas. Também aplico esse método a pacientes contra-indicados em testes físicos.
- Cintilografia miocárdica - por este método eu estudo a intensidade do suprimento de sangue ao miocárdio. Para isso, utiliza-se um medicamento radioativo (uso principalmente tálio-201 e tecnécio-99-m), que é administrado ao paciente por via intravenosa. Em seguida, ele passa a realizar atividade física moderada, após a qual uma imagem é exibida em um dispositivo especial. Pelo grau de intensidade do brilho, a circulação sanguínea de várias partes do coração é avaliada. Recorro à cintilografia miocárdica se o paciente apresenta arritmias graves (bloqueio de ramo, extrassístoles ventriculares repetitivas), em que não é possível ver alterações específicas no cardiograma. Esse método é pouco informativo para as mulheres, pois o tecido mamário acumula parte significativa do produto farmacêutico.
- Angiografia coronária É o padrão ouro para o diagnóstico de doenças coronárias, permitindo um diagnóstico confiável. Com sua ajuda, você também pode descobrir se é necessário realizar uma operação.
Classificação canadense
Para determinar a gravidade dos sintomas da angina de peito, a Sociedade Canadense de Cardiologia desenvolveu uma classificação especial na forma de uma tabela, que inclui as seguintes classes funcionais da angina de esforço:
Classe funcional 1
Ao realizar uma atividade física normal para uma pessoa, ela se sente bem. A dor só aparece com trabalho intenso e prolongado, como levantamento de peso ou corrida de longa distância.
Classe funcional 2
A dor ocorre já durante a caminhada normal, quando a pessoa caminha mais de 200 metros. Também a angina de peito se desenvolve se o paciente sobe as escadas acima do 2º andar, sai em muito frio, come demais.
Classe funcional 3
O ataque começa ao passar dos 100 aos 200 metros, ou ao subir ao 2º andar.
Classe funcional 4
Fazer qualquer trabalho físico é doloroso. Um ataque pode se desenvolver mesmo em um estado completamente calmo.
Tratamento
Antes de iniciar o tratamento, preciso avaliar o risco, ou seja, a probabilidade de o paciente desenvolver complicações adicionais (infarto do miocárdio e morte). Isso é necessário para a escolha de táticas de terapia.
Para fazer isso, presto atenção aos seguintes parâmetros:
- Resultados de testes com esforço físico (o tempo de realização da carga, após o qual o paciente desenvolve um ataque);
- indicadores de ecocardiografia, nomeadamente a adequação da função de bombagem do coração;
- intensidade da luminescência na cintilografia miocárdica;
- a prevalência de aterosclerose das artérias coronárias e o grau de estreitamento de seu lúmen.
Se o paciente apresentar risco baixo a moderado, irei me limitar à terapia com medicamentos. E se ele tem um risco alto, precisa de um tratamento mais agressivo da angina de peito na forma de cirurgia.
As Diretrizes de Braunwald para o Tratamento de Doenças Cardíacas, a publicação mais confiável, para angina de peito por esforço, recomenda o uso dos seguintes medicamentos:
- Betabloqueadores (Bisoprolol, Metoprolol) - reduzem a pulsação e diminuem a condução dos impulsos nervosos, reduzindo assim a demanda de oxigênio do miocárdio. Além disso, devido ao aumento do período de relaxamento (diástole) do músculo cardíaco, sua circulação sanguínea melhora.
- Antagonistas lentos dos canais de cálcio (Diltiazem, Verapamil) - têm um mecanismo de ação semelhante. Eu uso em caso de intolerância aos betabloqueadores ou com contra-indicação para eles.
- Os agentes antiplaquetários são necessários para prevenir a formação de coágulos sanguíneos nas artérias que levam a ataques cardíacos. Primeiro, prescrevo ácido acetilsalicílico e, se o paciente tiver úlcera estomacal ou duodenal, Clopidogrel.
- Estatinas (Atorvastatina, Rosuvastatina) - reduzem a concentração de colesterol no sangue, retardando assim a formação de placas ateroscleróticas.
- Inibidores da ECA (Perindopril, Lisinopril) - esses medicamentos são necessários para pacientes que, além da angina de peito, sofrem de insuficiência cardíaca crônica ou diabetes mellitus.
- Os bloqueadores do canal If das células do nódulo sinusal (ivabradina) são os chamados medicamentos pulsáteis. Eu os uso quando o paciente tem pulso muito rápido (mais de 100).
Este esquema me permite alcançar melhora clínica na forma de cessação da dor em alguns pacientes. Se, com a terapia selecionada, as convulsões persistirem, adiciono nitratos (Nitroglicerina). Essas drogas relaxam as paredes musculares lisas das artérias coronárias, o que leva à sua expansão e aumento do fluxo sanguíneo para o miocárdio.
No entanto, essas drogas devem ser manuseadas com muito cuidado, pois se forem tomadas de forma analfabeta, a tolerância (vício) se desenvolve rapidamente e seu efeito terapêutico diminui várias vezes. Portanto, sempre recomendo que meus pacientes tomem nitratos apenas no início de um ataque, ou não mais do que 2 vezes ao dia, e para que o intervalo entre as doses seja de pelo menos 12 horas.
Em caso de insucesso do tratamento medicamentoso, ou se o paciente apresentar alto risco cardiovascular, a cirurgia é realizada.
Existem 2 tipos principais de operações:
- Stent, ou intervenção coronária percutânea (ICP);
- cirurgia de revascularização do miocárdio (CABG)
A essência da ICP é a introdução de um stent de metal especial no vaso, o que melhora sua permeabilidade. A operação é realizada sob anestesia local. O acesso é feito pela artéria femoral. A ICP é realizada quando a estenose em um vaso é mais de 50% mais pronunciada.
Durante a revascularização do miocárdio, uma comunicação é criada entre a aorta e a artéria coronária para fazer o sangue passar pelos vasos estreitados. CABG é uma cirurgia de cavidade aberta com anestesia geral (anestesia) e abertura do tórax. Esse método é justificado se várias artérias forem afetadas ou se o implante de stent não for possível.
Requisitos de estilo de vida
Para maximizar o tratamento medicamentoso e cirúrgico, recomendo que meus pacientes sigam um estilo de vida que inclui vários aspectos:
- maus hábitos - é aconselhável limitar as bebidas alcoólicas (até cerca de 300 ml de vinho por semana). Fumar é estritamente proibido;
- dieta - diminuição do consumo de alimentos ricos em gorduras saturadas (carne, leite, manteiga) e aumento de alimentos com teor predominante de ácidos graxos ômega-3,6 (vegetais, peixes, óleo vegetal).A dieta deve necessariamente conter frutas, nozes, cereais;
- atividade física moderada regular ou terapia com exercícios - exercícios aeróbicos são preferidos, como natação, corrida, ciclismo;
- o controle do peso corporal é obtido pela adesão estrita aos 2 pontos anteriores.
Conselho médico
Além das intervenções comuns no estilo de vida descritas acima, recomendo fortemente que meus pacientes monitorem sua pressão arterial e tomem os medicamentos apropriados regularmente.
Se uma pessoa sofre de diabetes, ela deve verificar regularmente os níveis de glicose no sangue e fazer exames periódicos para hemoglobina glicada. Isso é importante, pois o diabetes pode piorar o curso da angina de peito várias vezes e levar a complicações.
Além disso, se não for possível consumir peixes com frequência, você pode tomar óleo de peixe na forma de suplementos dietéticos. Eles estão disponíveis em qualquer farmácia. Como argumento para os benefícios do óleo de peixe, quero citar o exemplo do Japão - um país em que as doenças cardíacas têm taxas extremamente baixas e o peixe como produto alimentar ocupa as primeiras posições.
Caso clínico
Eu gostaria de apresentar um exemplo de experiência pessoal. Um homem de 52 anos procurou uma consulta ambulatorial com um terapeuta distrital com queixas de dores prementes na região do coração que ocorrem ao subir a escada para o 3º andar e desaparece alguns minutos após o repouso. O aparecimento dessas dores começou a ser notado há cerca de um mês. Sofre de diabetes tipo 2 e hipertensão. Toma Metformina 1000 mg 2 vezes ao dia e Lisinopril 10 mg 1 vez ao dia. A terapeuta encaminhou ao cardiologista, que prescreveu ECG e VEM (veloergometria).
Em repouso, ao decodificar o ECG, não houve alteração. Durante o VEM, o ECG revelou uma depressão do segmento ST em 2 mm. O paciente foi encaminhado a um hospital cardiológico para novo exame com a formulação do diagnóstico: DIC, angina de esforço CF 2. Realizada cineangiocoronariografia que revelou estenose de 70% da artéria coronária direita. O dano ao restante dos vasos não foi crítico, portanto, optou-se pela instalação de um stent. Também foi prescrita terapia medicamentosa (ácido acetilsalicílico, rosuvastatina, bisoprolol). O paciente notou uma melhora significativa em sua condição na forma de cessação das crises de dor. No momento da alta, foram feitas recomendações para correção do estilo de vida.
Concluindo, gostaria de observar que a angina de esforço é uma doença grave que requer atenção adequada do médico e do paciente. Ignorar crises de dor pode levar a um mau prognóstico na forma de infarto do miocárdio, invalidez e morte. No entanto, o diagnóstico oportuno e o tratamento competente podem melhorar a qualidade e aumentar a expectativa de vida de uma pessoa.