É impossível descrever em palavras ansiedade e confusão se você tivesse que enfrentar um diagnóstico tão formidável como uma malformação congênita em um bebê. Uma das patologias cardíacas mais comuns na infância é o defeito do septo ventricular (CIV). Vamos analisar os sintomas e sinais que nos permitem suspeitar, falar sobre os métodos de diagnóstico e tratamento e tentar esclarecer se é possível detectar este defeito numa criança ainda no útero - na fase da gravidez.
O que é isso
Normalmente, os ventrículos do coração são separados por uma barreira muscular quando o bebê nasce. Ela não apenas constitui um terço de sua área total, mas também participa ativamente de cada contração e relaxamento do coração. Os órgãos do feto recebem apenas sangue misto. Ambos os ventrículos do recém-nascido estão "ocupados com o trabalho" quase da mesma forma, o que explica a ausência de diferença na espessura de suas paredes musculares.
Patogênese de distúrbios circulatórios em VSD
O septo interventricular origina-se de três estruturas distintas, sua formação se completa por volta das 4-5 semanas de gestação. Se a fusão não ocorrer, um orifício (defeito) permanece entre os ventrículos. Pode ser a única anomalia no desenvolvimento do coração (defeito isolado) ou estar associada a outras alterações congênitas da anatomia, fazer parte da estrutura do defeito combinado. Hoje estamos falando apenas sobre a primeira opção.
Nas primeiras horas de vida do seu filho, depois que ele respirou, todo o seu sistema de fluxo sanguíneo muda. A inclusão de grandes e pequenos círculos de circulação sanguínea "força" o coração do bebê a reestruturar seu trabalho:
- A pressão no ventrículo esquerdo aumenta significativamente.
- Com o VSD, parte do sangue entra não só na aorta, mas também no ventrículo direito, criando uma carga adicional para este. Os especialistas chamam esse processo de escoamento de sangue da esquerda para a direita (do lado esquerdo para o direito do coração).
- O ventrículo direito é "forçado" a funcionar mais intensamente para bombear o "excesso" de sangue.
As mudanças na hemodinâmica dependem diretamente do tamanho e da localização do defeito. Um pequeno orifício pode se fechar sozinho em uma criança de 4 a 5 anos de idade (espontaneamente). Isso geralmente acontece em 65-75% dos casos. Com defeitos extensos, não é só o ventrículo direito que sofre. A pressão na circulação pulmonar aumenta, ocorre hipertensão pulmonar.
O corpo do bebê tentará compensar a carga:
- A massa dos ventrículos aumenta.
- As paredes das artérias grandes e pequenas ficam mais espessas.
- Graças a esses mecanismos, a pressão em ambos os ventrículos é igual. Apesar do orifício, não há vazamento de sangue por algum tempo.
- Gradualmente, as defesas do corpo se esgotam e a pressão no ventrículo direito se torna maior do que no esquerdo.
- O sangue venoso através do defeito começará a fluir para a circulação sistêmica - síndrome de Eisenmenger. Ocorre a descompensação do defeito. Clinicamente, esse processo se manifesta pelo fato de a criança começar a "ficar azul".
Felizmente, com o diagnóstico precoce e o tratamento cirúrgico oportuno, isso não acontece, mesmo que o CIV seja grande. Portanto, tente seguir o conselho do seu médico. Obviamente, os cirurgiões consideram a melhor operação aquela que o paciente não precisa fazer. Mas um defeito do septo interventricular em um recém-nascido requer um exame cuidadoso, orientação de um especialista e uma abordagem diferenciada para o tratamento do paciente.
Classificação dos defeitos do septo ventricular
De acordo com a revisão da Classificação Internacional de Doenças 10 (CID-10), qualquer VSD é codificado com um código - Q 21.0. No entanto, na prática pediátrica, os médicos distinguem quatro tipos anatômicos dessa anomalia, de acordo com as "Diretrizes clínicas para o manejo de crianças com defeitos cardíacos congênitos" aprovadas pela Associação de Cirurgiões Cardiovasculares em 2013:
- Defeito subarterial do septo interventricular. Localizado diretamente abaixo da válvula pulmonar. A folha aórtica pode "dobrar", "cravar" na abertura existente, o que causa regurgitação aórtica (shunt reverso).
- Defeito perimembranoso do septo interventricular - orifício localizado na parte da membrana adjacente à válvula tricúspide. O septo membranoso pode crescer junto com o defeito, cobrindo-o parcialmente.
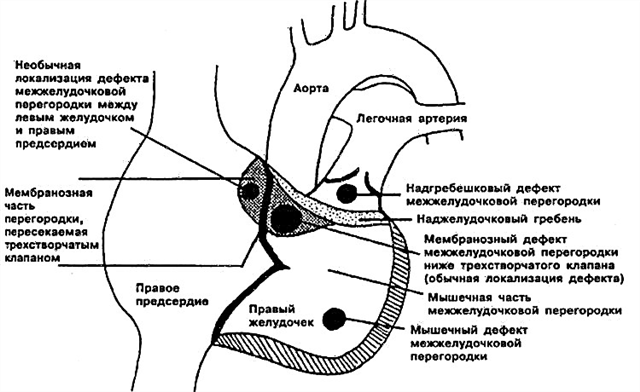
- O defeito do septo interventricular de entrada está localizado na parte de entrada do ventrículo direito.
- Defeito muscular do septo interventricular - pode localizar-se no centro do músculo, na parte superior, bem como na borda entre a parede do ventrículo direito e o próprio septo. Às vezes, vários pequenos orifícios são determinados de uma vez (vários tipos de VSD muscular - doença de Tolochinov-Roger).
Para que você não se assuste com os termos médicos, e ficou claro onde fica exatamente a abertura do septo interventricular do seu filho, vou tentar explicar novamente. Os anatomistas dividem essa estrutura em três partes - superior (membranosa), média (muscular) e inferior (trabecular). Consequentemente, o defeito trabecular está localizado na parte inferior, muscular - no meio, defeito membranoso do septo interventricular - em sua parte superior.
Causas do defeito
A causa exata da anomalia é difícil de estabelecer. Na etiologia das cardiopatias congênitas está comprovado o papel da hereditariedade, do ambiente poluído, dos maus hábitos dos pais, da ingestão de certos medicamentos pela gestante e das infecções virais durante a gravidez.
Conselho médico
Repetidamente, os pais atormentavam a si mesmos e a mim, tentando descobrir a etiologia exata de uma malformação congênita em uma criança. Quando esse diagnóstico é encontrado em um bebê nativo, certamente queremos encontrar o culpado. A avó do lado do pai às vezes acusa a nora de "genética ruim", os parentes da mãe - o genro de fumar e beber álcool.
Eu recomendo fortemente que você não faça isso. Claro, é importante descobrir o motivo para prever o nascimento de crianças saudáveis ou doentes dos pais e da própria criança. Um dia uma criança com DMZHP se tornará pai ou mãe. Mas a doença de um homenzinho não é motivo para confronto. Esqueça as brigas de família. Concentre-se em cuidar do bebê.
Como suspeitar de um defeito: sintomas e sinais em uma criança
Com um buraco pequeno, seu bebê não será diferente de seus pares. Provavelmente, ainda na maternidade, o neonatologista informará que seu bebê tem sopro sistólico no coração. Os pais costumam perguntar ansiosos a cada ausculta: "O ruído diminuiu ou aumentou?" O paradoxo VSD é que a intensidade do ruído é inversamente proporcional ao tamanho do orifício. Quanto mais fraco for o ruído, maior será o defeito.
A situação é mais grave se o bebê nasceu "sem barulho", mas:
- de três a quatro semanas de idade, de repente parou de ganhar peso com uma quantidade suficiente de leite materno;
- ele tem falta de ar durante a alimentação;
- infecções respiratórias o "perseguem" com mais freqüência do que outras crianças;
- às vezes a criança começa a "ficar azul";
- no exame, o médico descobre repentinamente uma expansão dos limites do coração, um aumento do fígado.
No futuro, o quadro clínico é caracterizado por um impulso apical difuso intensificado, o aparecimento de tremores sistólicos à esquerda no terceiro ou quarto espaços intercostais, a expansão das bordas do coração, principalmente à esquerda, a formação de um saliência do coração (peito de Davis).
Métodos de diagnóstico
Os dados auscultatórios e outros sintomas permitirão ao pediatra suspeitar de uma malformação congênita na criança. Muito provavelmente, um cardiologista pediátrico escreverá uma referência para:
- Raio-X dos órgãos do tórax - com um pequeno defeito, as alterações não serão encontradas. Se a abertura for significativa, pode ser revelada hipertrofia do átrio esquerdo e do ventrículo esquerdo, um aumento do padrão dos pulmões. Em caso de complicações da CIV por hipertensão pulmonar, edema da artéria pulmonar com enfraquecimento do padrão pulmonar e ventrículo esquerdo não hipertrofiado.
- Eletrocardiografia - na diferenciação das cardiopatias não tem particular importância, mas vai revelar o desvio do eixo elétrico, bem como sinais de sobrecarga de ambos ou apenas do ventrículo esquerdo.
- Ecocardiografia - é considerada a principal tecnologia de diagnóstico de defeitos cardíacos. O método de exame de ultrassom permite esclarecer a localização exata do orifício, seu tamanho, o número de defeitos e também avaliar as alterações hemodinâmicas. A principal tarefa da ultrassonografia é a visualização direta do defeito, a exclusão de outras anomalias cardíacas. O mapeamento Doppler ajudará a estabelecer a magnitude do shunt, a presença de regurgitação sanguínea e avaliar a pressão sistólica no ventrículo direito.
Se os defeitos não forem claramente visíveis no ecocardiograma, ou se o médico suspeitar de um defeito cardíaco combinado, pode ser necessário realizar ressonância magnética ou tomografia computadorizada.
Cateterismo cardíaco e angiografia
Normalmente, essas técnicas diagnósticas raramente são prescritas para crianças, mas se os métodos não invasivos não fornecerem informações completas sobre o quadro, são realizados para avaliar a hemodinâmica da circulação pulmonar e a hipertensão pulmonar. Este procedimento mede a pressão na aorta, a artéria pulmonar, e determina a composição gasosa do sangue dentro das câmaras cardíacas e grandes vasos. É realizado por especialistas experientes em centros regionais.
Tratamento de um defeito do septo ventricular
A abordagem do manejo de pacientes com CIV é estritamente individual, dependendo do tamanho e localização do defeito, da clínica (ocorrência de hipertensão pulmonar, desenvolvimento de insuficiência circulatória), presença de patologia concomitante.
Se o orifício for pequeno, não há distúrbios hemodinâmicos, a criança só precisa de exames regulares com o cardiologista e ecocardiografia periódica. À menor dúvida sobre o curso favorável da doença, o tratamento cirúrgico é indicado.
Existem os seguintes tipos de correção cirúrgica de VSD:
- Operação em condições de circulação artificial, durante a qual o cirurgião cardíaco sutura a abertura ou a fecha com uma válvula.
- O estreitamento "auxiliar" da artéria pulmonar é uma operação cirúrgica preparatória preliminar para evitar a descompensação do defeito. Permite que você "ganhe tempo" antes de uma correção radical.
- Intervenção endovascular minimamente invasiva. É realizado sob controle de ultrassom e fluoroscopia. Através da artéria femoral, o cirurgião vascular introduz um dispositivo especial (bobina ou oclusor), passando-o para a cavidade cardíaca, fecha o defeito.
- Operação híbrida. Após a abertura do tórax, o oclusor é inserido diretamente através da punção do miocárdio. O protocolo de intervenção não prevê parada cardíaca e sua conexão ao sistema de circulação extracorpórea.
O especialista decide qual método é mais adequado para o seu filho. Sem o consentimento por escrito dos pais para a cirurgia, nenhum médico irá operar o bebê. É importante discutir com o médico o curso da operação, escolhendo as táticas mais adequadas.

Deve-se lembrar que se perder um tempo precioso, não feche o orifício antes do desenvolvimento da hipertensão pulmonar, há risco de morte por insuficiência circulatória. A terapia medicamentosa é prescrita como preparação para a intervenção cirúrgica, durante o período de reabilitação, bem como com o desenvolvimento de descompensação do defeito para dar suporte ao coração.
Qual é o prognóstico e a criança será saudável
O prognóstico da doença depende muito não apenas do tipo de defeito, mas também da intervenção cirúrgica oportuna. Eu nunca vou esquecer uma família. A fé dos pais não permitiu que eles evitassem a gravidez. Uma menina maravilhosa nasceu a oitava criança consecutiva. Todas as crianças mais velhas são absolutamente saudáveis. Sem fatores de risco. Excelente hereditariedade. Excelente peso e desempenho do Apgar. O bebê mamava, era ativo e era o preferido de todos.
Caso da prática
Na maternidade, um neonatologista suspeitou de uma cardiopatia congênita. O exame ultrassonográfico revelou um defeito muscular do septo interventricular no recém-nascido. Os especialistas do centro cardiológico recomendaram a correção cirúrgica até os 6 meses de idade, pois o orifício era muito grande.
Os pais estavam decididos a se submeter a uma cirurgia, mas sua fé exigia a bênção do pastor. E ele, vendo uma garota aparentemente saudável, aconselhou a adiar um pouco a operação. Tipo, ela ainda é muito pequena, o vice não incomoda ela, você sempre vai ter tempo de “cortar”.
No sétimo mês de vida, o bebê apresentou os primeiros sinais de hipertensão pulmonar, com a qual tentamos, sem sucesso, prescrever medicamentos. No nono estágio - os pais imploraram aos cirurgiões cardíacos que salvassem a criança, mas já era tarde para operar - surgiu a clínica de insuficiência cardíaca. Com um ano de idade, a menina morreu.
E ontem um jovem veio à recepção. Dezoito anos. Ele ficou indignado com o fato de os médicos da junta de recrutamento o terem enviado ao hospital para exames complementares. Ele está envolvido no atletismo. Ela sonha em entrar em uma escola militar. Abro um cartão ambulatorial e ali - tratamento cirúrgico para VSD. No tórax há uma faixa fina de cicatriz pós-operatória, quase invisível. O cara não se lembra da operação. Sinceramente, não entende o que ele está doente. Acontece que os pais em certa época não tiveram medo de "cortar".
É possível diagnosticar o defeito antes do nascimento do bebê?
Sim você pode. Para fazer isso, é necessário submeter-se atempadamente a um exame de ultra-som durante a gravidez por um especialista experiente com equipamento moderno. Se o futuro bebê tiver suspeita de VSD, tente escolher uma maternidade mais próxima do centro de cardio.
Não é incomum ouvir censuras dos pais por seguirem todas as recomendações dos médicos, mas um defeito cardíaco foi identificado somente após o nascimento de um filho. Infelizmente, uma abertura do septo ventricular de até 4 mm de diâmetro é muito difícil de detectar sem o mapeamento Doppler colorido. Portanto, se você tem uma hereditariedade sobrecarregada, fumou antes da gravidez, teve gripe ou ARVI quando estava grávida, certifique-se de informar seu ginecologista sobre isso. Pode ser necessário submeter-se a ultrassom adicional em equipamentos mais sensíveis.