Em otorrinolaringologia, as doenças da garganta são consideradas as patologias mais comumente diagnosticadas. Isso se aplica a pacientes infantis e adultos. A maioria dos casos de doenças agudas é registrada no inverno, porém, em alguns casos, o processo torna-se crônico e, portanto, os sintomas são quase constantes.
 Amigdalite será chamada de crônica se houver um processo inflamatório nas amígdalas e os sintomas aparecerem de vez em quando. Sob a influência de alguns fatores desencadeantes, ocorre uma exacerbação da patologia, que é acompanhada por um aumento da intensidade dos sintomas.
Amigdalite será chamada de crônica se houver um processo inflamatório nas amígdalas e os sintomas aparecerem de vez em quando. Sob a influência de alguns fatores desencadeantes, ocorre uma exacerbação da patologia, que é acompanhada por um aumento da intensidade dos sintomas.
As tonsilas palatinas e demais tonsilas desempenham função protetora, por serem estruturas linfóides e integrantes do sistema imunológico. Ataques frequentes de microrganismos patogênicos em um contexto de imunidade enfraquecida levam ao desenvolvimento de tonsilite aguda, seguida por uma transição para uma forma crônica.
O risco de desenvolver uma doença crônica aumenta com a diminuição da resistência do organismo após o adoecimento de doenças infecciosas (sarampo, gripe, escarlatina), com hipotermia ou exacerbação de doenças crônicas.
Principalmente, a forma crônica é registrada quando a infecção se espalha a partir de focos na nasofaringe (sinusite) ou na cavidade oral (cárie).
Além disso, observa-se cronicidade com o tratamento inadequado do processo agudo, quando é prescrita antibioticoterapia inadequada.
A prescrição de antibióticos deve ser feita exclusivamente por um médico com base nos resultados do antibiograma.
Dos fatores predisponentes, deve-se observar:
- violação da respiração nasal com polipose, adenóides, anomalias estruturais e curvatura do septo;
- higiene oral insuficiente;
- sistemas de suporte selecionados incorretamente.
As doenças otorrinolaringológicas envolvendo as amígdalas são classificadas em:
- forma simples em que se observam sintomas de natureza local, sob a forma de inchaço da mucosa, espessamento das arcadas, aparecimento de massas purulentas e rolhas nas fendas. Além disso, a palpação dos linfonodos regionais revela linfadenite (linfonodos aumentados, inchados e doloridos);
- tóxico-alérgico estágio 1, quando, além das manifestações locais, são notados cansaço rápido, mal-estar, febre baixa periódica e tontura. Às vezes, uma pessoa pode notar artralgia e dor cardíaca, o que indica uma exacerbação do processo infeccioso e inflamatório. É importante ressaltar que os sinais clínicos do coração não provocam alterações no eletrocardiograma;
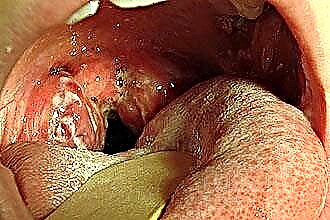
- estágio tóxico-alérgico 2, no qual são registradas alterações no ECG, uma violação do ritmo cardíaco e hipertermia subfebril constante são detectadas. Além disso, a patologia é caracterizada por distúrbios funcionais do aparelho osteoarticular, rins e fígado. Durante este período, aumenta o risco de agravamento da faringite, ocorrência de abscesso paratonsilar, formação de defeitos cardíacos, desenvolvimento de outras doenças infecciosas, reumatismo e quadros sépticos. A sepse é causada pela migração de microrganismos patogênicos ao longo da corrente sanguínea, o que predispõe ao surgimento de focos infecciosos distantes.
Sintomaticamente, as doenças crônicas não se manifestam com sintomas pronunciados. Uma pessoa pode ser incomodada por cócegas, coceira na garganta, presença de um caroço na orofaringe, secura e um odor desagradável. Após cada exacerbação da amigdalite, a melhora do quadro ocorre de forma extremamente lenta, acompanhada pela preservação da subfebridade e do mal-estar.
As exacerbações de forma simples são registradas até três vezes ao ano e, no caso de tóxico-alérgico - muito mais frequentemente, predispondo a formação de abscesso paratonsilar e a disseminação da inflamação para tecidos saudáveis adjacentes (laringite). A paciente queixa-se de hipertermia subfebril e fraqueza constante.
Com a doença crônica da garganta, as amígdalas se tornam um foco de infecção, a partir do qual os micróbios se espalham por todo o corpo. Portanto:
- defesa imunológica reduzida;
- colagenoses são observadas (dermatomiosite, periarterite, lúpus, esclerodermia);
- desenvolvem doenças de pele (eczema, dermatite, psoríase);
- as terminações nervosas são afetadas (ciática);
- desenvolvimento de processos autoimunes (vasculite, púrpura trombocitopênica);
O diagnóstico de uma doença na garganta inclui a coleta de informações anamnésticas (dores de garganta frequentes), exame por um otorrinolaringologista e estudos adicionais.
Na faringoscopia, ao examinar a garganta, a doença se manifesta como vermelhidão da mucosa, espessamento, além de inchaço das arcadas. Em crianças, freqüentemente ocorre afrouxamento do tecido das glândulas. Descarga purulenta com odor desagradável acumula-se nas lacunas. A palpação dos gânglios linfáticos regionais revela linfadenite (aumento, edema, dor nos gânglios linfáticos).
Faringite
Dentre as patologias do trato respiratório superior, a faringite é considerada a mais comum. Anteriormente, o processo agudo terminava em recuperação e não gerava complicações. Atualmente, cada vez mais pacientes com doenças crônicas procuram o otorrinolaringologista. Nesse caso, a laringe fica exposta à exposição prolongada a um patógeno infeccioso, o que predispõe à persistência da inflamação.
Quando há suspeita de dor de garganta, o estágio crônico pode assumir várias formas:
- catarral, que não é caracterizado por um quadro clínico pronunciado;
- hipertrófica, que se caracteriza pela proliferação de membranas mucosas e cristas;
- atrófico, quando ocorre atrofia da membrana mucosa da parede posterior da faringe, o que interrompe significativamente suas funções.
Às vezes, há uma forma mista, em que algumas partes da laringe estão hipertrofiadas, enquanto outras sofreram atrofia, que se manifesta por sintomas indistintos.
Os motivos que provocam a cronização do processo patológico incluem os patógenos virais (parainfluenza, adenovírus, rinovírus) que persistem por muito tempo na membrana mucosa. Com infecções frequentes, a defesa imunológica é tão reduzida que não consegue resistir à infecção por estreptococos ou estafilococos.
Como resultado, mesmo a mais leve hipotermia ou bebidas frias podem provocar uma exacerbação da doença. A doença se torna crônica no contexto:
- fumar;
- alcoolismo;
- inalação de ar poluído (poluição, riscos ocupacionais);
- imunodeficiência em patologia crônica grave;
- adenóides em crianças;
 focos infecciosos bem localizados (cáries, sinusite).
focos infecciosos bem localizados (cáries, sinusite).
É importante ressaltar que a inflamação crônica é possível com a doença do refluxo gastroesofágico, quando o alimento é jogado, irritando a membrana mucosa.
Alocar uma mudança sequencial na membrana mucosa, variando de sintomas catarrais, terminando com atrofia.
A forma catarral é frequentemente observada em fumantes, bem como com a ação negativa de fatores ocupacionais. Com a multiplicação dos micróbios e a liberação de substâncias tóxicas, observa-se o aparecimento de inchaço e vermelhidão dos tecidos. Placa de células mortas e microorganismos patogênicos podem se formar na superfície.
No futuro, há grandes acúmulos de muco na membrana mucosa, que é difícil de tossir. O estágio granular é considerado o mais perigoso em termos de disseminação da infecção.
| Estágios | Sintomas | Foto com faringoscopia |
|---|---|---|
| Catarral | Desconforto, secura, formigamento, coceira orofaríngea, dor ao engolir, sensação de um caroço | Hiperemia não pronunciada da parede posterior da faringe, ligeiro espessamento, inchaço da membrana mucosa, presença de muco espesso, que se torna mais líquido durante a exacerbação. Em alguns casos, a úvula e os arcos adquirem aspecto edematoso e hiperêmico. |
| Granular | Vômito, queimação, tosse forte. | Nódulos vermelhos (grânulos) são visualizados nas paredes, tampões aparecem nas amígdalas, o nervo trigêmeo é irritado por aglomerados de granulosa e os folículos estão aumentados. |
| Hipertrófico | Desconforto, sensação de caroço, dificuldade em engolir, drenagem de muco da nasofaringe, tosse seca frequente, odor desagradável. | Nas paredes edematosas e hiperêmicas, localiza-se o muco purulento, as paredes da laringe e as cristas laterais do arco estão compactadas. A secreção purulenta pode formar crostas e os grânulos aumentam gradativamente, provocando a transição para o estágio atrófico. |
| Atrófico | Secura, suor na orofaringe, sensação de caroço, presença de crostas, tosse, dor ao engolir. | Alterações escleróticas na mucosa, bem como na submucosa da parede faríngea e estruturas linfóides. O muco espesso com um componente purulento se acumula, formando crostas densas. As paredes tornam-se mais finas, claras, laqueadas, através das quais os vasos frágeis são visualizados. |
No estágio hipertrófico, observa-se a compactação do tecido. Com a atrofia da mucosa, formam-se crostas, que podem ser liberadas ao tossir. Além disso, são detectados linfonodos aumentados e doloridos à palpação.
A doença em crianças passa de forma catarral, sem causar sintomas clínicos sem exacerbação.
Em adultos, a doença se manifesta:
- transpiração não expressa;
- pequenas secreções viscosas;
- a presença de um caroço na orofaringe;
- náusea, engasgo ao tossir;
- secura, irritação da membrana mucosa ao inalar ar frio;
- tosse rara;
- linfadenite regional;
- aumento das manifestações pela manhã.
As complicações são representadas pela disseminação da inflamação para os órgãos vizinhos com o desenvolvimento de traqueíte, bronquite ou otite média. Em adultos, existe o risco de transição da forma catarral para hipertrófica e atrófica, com desregulação das funções da faringe. Danos concomitantes à tuba auditiva levam a uma diminuição da função auditiva.
No diagnóstico, são utilizadas análises de informações anamnésticas, faringoscopia, laringoscopia e exames laboratoriais (exames de sangue, esfregaços).
Faringomicose
 A formação de um foco inflamatório causado por uma infecção fúngica é chamada de faringomicose. Recentemente, otorrinolaringologistas notaram o crescimento de infecção fúngica da orofaringe. Na maioria dos casos, a faringomicose é combinada com estomatite, gengivite ou queilite.
A formação de um foco inflamatório causado por uma infecção fúngica é chamada de faringomicose. Recentemente, otorrinolaringologistas notaram o crescimento de infecção fúngica da orofaringe. Na maioria dos casos, a faringomicose é combinada com estomatite, gengivite ou queilite.
Deve-se notar que a infecção fúngica prossegue de forma muito mais severa do que a inflamação bacteriana e é menos responsiva à terapia. A causa do desenvolvimento da doença pode ser:
- fungos candida semelhantes a leveduras, que causam aftas, candidíase da pele e órgãos genitais;
- moldes (5%).
A ativação e reprodução da infecção fúngica são observadas no contexto da imunodeficiência em HIV, resfriados frequentes, tuberculose ou patologia concomitante grave (hipotireoidismo, diabetes). Além disso, o curso errado de antibioticoterapia, que excede as dosagens e duração recomendadas, deve ser atribuído aos fatores predisponentes. Além disso, a faringomicose é promovida pelo uso prolongado de drogas hormonais, quimioterápicas e próteses removíveis.
Existem várias formas da doença:
- pseudomembranosa, com casca na superfície da orofaringe, nota-se uma flor branca;
- eritematoso, caracterizado por áreas hiperêmicas com superfície mucosa lisa e envernizada;
- hiperplásica - manifesta-se pela formação de placas esbranquiçadas, de difícil separação da mucosa, deixando uma ferida sangrante;
- erosivo-ulcerativo, quando a ulceração atinge apenas as camadas superficiais.
Simpatia, a doença se manifesta como sensações desconfortáveis na forma de suor, queimação, secura e cócegas na orofaringe. A dor não é muito pronunciada, aumenta com a ingestão de alimentos, especialmente picles e especiarias.
As sensações dolorosas podem se espalhar para a área da orelha e do pescoço. Linfadenite e deterioração do estado geral (febre, mal-estar severo, cefaléia, tontura) também são observados.
Para o curso crônico da faringomicose, as exacerbações são características mais frequentemente 10 vezes por ano. A cronização é facilitada pelo tratamento impróprio da fase aguda. Existe também o risco de abscesso retrofaríngeo, paratonsilar e sepse fúngica, que leva ao aparecimento de focos infecciosos em órgãos internos.
No diagnóstico, é importante estudar detalhadamente os dados anamnésicos (curso prévio de medicamentos antibacterianos, hormonais, imunossupressores).
A faringoscopia revela edema e filmes na membrana mucosa. As áreas de infecção fúngica estão localizadas nas glândulas e na parede posterior da faringe com possível disseminação para a língua, laringe e esôfago. Quando infectadas com fungos candida, as placas têm uma tonalidade esbranquiçada, um caráter coalhado e são facilmente removidas da superfície. A membrana mucosa é hiperêmica, em áreas com ulceração.
Se os fungos forem a causa da faringomicose, os filmes amarelados são difíceis de remover, deixando uma superfície sangrante. No diagnóstico diferencial, a patologia deve ser diferenciada da difteria. Além disso, a faringoscopia revela vermelhidão irregular da membrana mucosa, espessamento dos rolos contra o fundo de alterações atróficas e os vasos são visualizados.
A análise laboratorial (microscopia e método de cultura) é considerada decisiva no diagnóstico. O exame dos esfregaços permite confirmar a origem fúngica da doença e estabelecer a sensibilidade dos microrganismos patogênicos às drogas.
Tumores benignos
Dentre as neoplasias benignas com localização na garganta, vale destacar o adenoma, fibroma, papiloma, formações císticas, lipoma e teratoma. Os fatores predisponentes incluem tabagismo, abuso de álcool, inalação de poeira, higiene inadequada, bem como doenças infecciosas e inflamatórias crônicas da orofaringe e nasofaringe.
Dos sintomas clínicos, deve-se observar:
 transpiração;
transpiração;- um nó na garganta;
- dificuldade para respirar;
- voz anasalada
O diagnóstico é estabelecido com base nos sinais clínicos e exame da orofaringe com faringoscopia. Para avaliar a prevalência do processo oncológico, são prescritas rinoscopia, otoscopia, radiografia, ressonância computadorizada e ressonância magnética. Para descobrir a composição celular do tumor, é feita uma biópsia.
O diagnóstico diferencial é feito entre tumores malignos, escleroma e linfogranulomatose.
Câncer de garganta
De acordo com a composição celular dos tumores malignos, são isolados carcinoma, linfoepitelioma, citoblastoma e também reticucitoma. Os tumores são caracterizados por rápido crescimento e metástase, quando os focos malignos se formam em órgãos distantes.
As dificuldades de detecção precoce das neoplasias patológicas da garganta devem-se à ausência de sinais clínicos na fase inicial.
Com a progressão, a doença se manifesta como sensação de elemento estranho na orofaringe, engasgo, dificuldade para engolir e dor. Algumas áreas da garganta também podem estar dormentes.
Além dos sintomas locais, são observadas manifestações gerais. Estes incluem cefaléia, mal-estar severo, diminuição do apetite, perda de peso, fadiga e pele pálida. Quando o processo maligno se espalha para os vasos sanguíneos, o sangramento é possível.A audição também pode diminuir - com danos à tuba auditiva, o que leva ao desenvolvimento de otite média crônica.
A derrota da nasofaringe predispõe ao aparecimento de um processo inflamatório nos seios paranasais (sinusite). Se o tumor for lesado por alimentos sólidos ou sofrer cárie nos estágios 3, 4, o risco de um odor desagradável e de sangue na saliva aumenta.
O diagnóstico inclui análise anamnéstica, exame físico, faringoscopia e análise histológica. Para detectar metástases, são prescritas radiografias, técnicas endoscópicas, de ultrassom, bem como imagens de ressonância magnética e computadorizada.
O que são doenças da garganta, nós já classificamos. Por fim, deve-se ressaltar que o tratamento correto de um processo patológico agudo previne o desenvolvimento de um curso crônico da doença.


 focos infecciosos bem localizados (cáries, sinusite).
focos infecciosos bem localizados (cáries, sinusite). transpiração;
transpiração;